Sommaire
1. Définitions
L'hémodialyse est une technique d'épuration extra-rénale qui fait appel au mécanisme physique de diffusion des solutés (molécules).
L'épuration extra-rénale est une méthode d'élimination des sécrétions (substances et liquides) en excès des reins afin de palier le déficit de la fonction excrétrice de ceux-ci.
2. Mécanismes physiques de transfert des solutés
Diffusion
L'hémodialyse repose sur la diffusion. La diffusion est le transfert passif de solutés (molécules) de faibles poids moléculaire selon un gradient de concentration entre deux compartiment : du milieu le plus concentré vers le milieu le moins concentré.
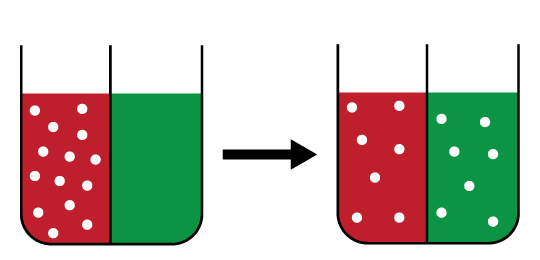
Application du mécanisme dans l'épuration extra-rénale
- Mise en contact de deux solutions (en l'occurrence, le sang et le dialysat) contenant différentes concentrations de certaines substances, séparées par une membrane semi-perméable
- les molécules qui les composent se répartissent de l'une vers l'autre en se déplaçant du milieu le plus concentré vers le moins concentré, jusqu'à l'obtention d'un équilibre
- La membrane comporte une multitude de trous de tailles différentes, de façon à ce que les petites comme les grosses molécules puissent la traverser, mais pas les cellules sanguines
- Les molécules en excès dans le sang vont passer dans le dialysat, et réciproquement
- C'est ce mécanisme qui permet l'épuration
Caractéristiques
- Mécanisme passif
- Mécanisme lent
- Pas de passage de fluides (solvant : eau plasmatique)
- Dépend de la concentration de part et d'autre de la membrane
- Dépend de la surface d'échange : la membrane
3. Objectifs
- Traitement de l'insuffisance rénale aiguë
- Traitement des intoxications médicamenteuses
- Traitement de la rétention hydrosodée sévère d'origine cardiaque
- Traitement des troubles sévères de la thermorégulation
Le saviez-vous ?
Les séances d'hémodialyse sont dépendant de l'objectif médical
- Techniques intermittentes :
- HDI : HémoDialyse Intermittente
- Techniques continues :
- CVVHD: HémoDialyse Continue Veino-Veineuse (Continuous VenoVenous HemoDialysis)
4. Matériel nécessaire
- Système assurant le contrôle et la circulation du dialysat et du sang en fonction de la thérapie :
- Hémodialyse intermittente : générateur
- Hémodialyse continue : moniteur
- Dialysat :
- Eau de qualité pour hémodialyse avec contrôle du pH
- Poche de dialysat prêt à l'emploi
- Hémofiltre (rein artificiel) composé de membranes semi-perméables
- Délimite un compartiment interne dans lequel le sang circule, et un compartiment externe dans lequel circule le dialysat en sens inverse
- Fonctionne comme une fine passoire
- Circuit extra-corporel
- Ligne "artérielle" : allant du patient vers le système d'épuration
- Ligne "veineuse" : allant du système d'épuration vers le patient
- Abord vasculaire :
- Cathéter de dialyse
- Fistule artério-veineuse :
- Anastomose de deux vaisseaux, une artère et une veine
- Le débit sanguin provenant de l'artère passera ainsi en partie directement dans le réseau veineux périphérique, ce qui provoquera un gonflement de la veine, sur plusieurs semaines, permettant ainsi un accès privilégié pour les séances d'hémodialyse
5. Fonctionnement
- L'hémodialyse fait appel au mécanisme de diffusion
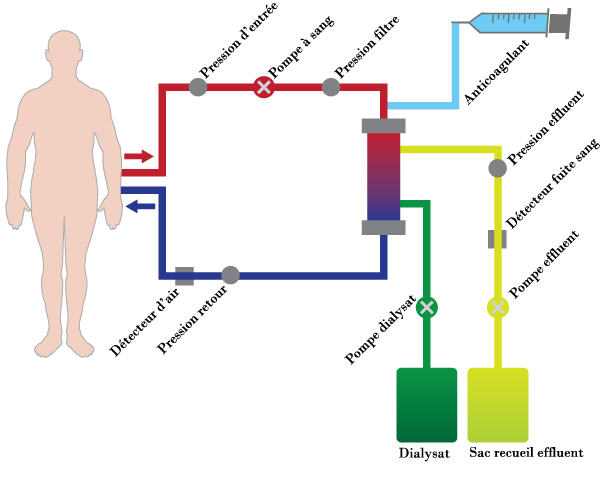
- Le sang est aspiré par la ligne "artérielle" (ligne rouge) par la pompe à sang
- Le sang est mélangé à un anticoagulant qui permet d'éviter une coagulation du sang dans le système d'épuration extracorporel par activation de la coagulation au contact des matériaux exogènes
- Le sang passe à travers un hémofiltre perméable composé de fibres capillaires creuses
- Le dialysat circule dans l'hémofiltre à contre-courant du flux sanguin, la membrane joue son rôle de filtre, il n'y a pas de contact entre le dialysat et le sang
- Le liquide effluent (filtrat) est recueilli dans une poche suspendue à une balance qui calcule le poids des sorties liquidiennes (filtrat)
- La quantité de filtrat recueilli doit correspondre à la perte de poids nette souhaitée
- Le dialysat et le filtrat sont contrôlés par les pompes de dialysat et d'effluent, qui calculent les entrées et les sorties liquidiennes
- Le sang hémo-épuré est réinjecté au patient par la ligne "veineuse" (ligne bleue)
6. Complications - Incidents - Accidents
Complications cliniques
- Embolie gazeuse : toux, dyspnée, cyanose, agitation, vomissement
- Mettre le patient en position déclive, arrêter la dialyse, prévenir le médecin, surveiller les signes
- Hypertension artérielle
- Hypotension artérielle (bâillement, nausées, sueurs, gaz voire diarrhée) : liée à un débit trop rapide ou a une perte de poids élevée
- Troubles du rythme : liés à une hypovolémie ou une hypokaliémie
- Hypothermie : défaut de chauffage du dialysat
- Crampes : débit d'ultrafiltration trop élevé
- Céphalées : hypertension artérielle ou diminution du taux d'urée
Complications / Incidents / Accidents techniques
- Entrée d'air dans le circuit
- Coagulation du circuit sanguin
- Pression transmembranaire élevée, supérieure à celle du sang : obstruction, coagulation
- Déconnexion du circuit extra-corporel
7. Surveillance
7.1 Surveillance avant l'épuration extra-rénale
- Aspect de l'abord vasculaire :
- Cathéter de dialyse
- Fistule artério-veineuse : aspect de la veine, qualité du souffle et du thrill (la fistule doit frémir à la palpation et être audible à l'auscultation)
- Pression artérielle
- Poids
- Température
7.2 Surveillance pendant l'épuration extra-rénale
Surveillance du patient
- Etat général du patient à la recherche d'une complication :
- Nausées
- Vomissements
- Crampes
- Bâillement
- Céphalées
- Sueurs
- Pression artérielle
Surveillance des débits et des pressions et du système d'épuration extra-rénale
- Débit sang (ml/min)
- Limites usuelles : 150 / 250 ml/min
- Déterminé par le débit cardiaque du patient, la résistance interne du circuit à l’écoulement du sang et la différence de pression entre l’artère et la veine
- Débit liquide effluent (ml/min)
- Débit dialysat (ml/min)
- Pression entrée (mmHg) :
- Limites usuelles : -50 / -150 mmHg
- Doit être négative : aspiration
- Minimum -250 mmHg
- Proche de 0 si débit faible
- Si de plus en plus négative : début de coagulation de l'abord vasculaire ou obstacle ou pliure de la voie
- Pression retour (mmHg) :
- Limites usuelles : +50 / +150 mmHg
- Doit être négative : restitution
- Maximum -250 mmHg
- Si de plus en plus positive : début de coagulation de l'abord vasculaire ou obstacle ou pliure de la voie
- Pression trans-membranaire (PTM) (mmHg) :
- Représente la différence de pression entre le compartiment sanguin (pression artérielle, pression veineuse) et le compartiment ultrafiltrat
- Limites usuelles : +30 / +200 mmHg
- Si de plus en plus positive : début de coagulation de l'hémofiltre
- Pression effluent (mmHg) :
- Limites usuelles : -150 / +50 mmHg
- Si de plus en plus positive : début de coagulation de l'hémofiltre
- Contrôle de la seringue d'anticoagulant
- Contrôle des lignes du circuit extra-corporel : absence de pliure, de fuite, de bulle d'air
7.3 Surveillance après l'épuration extra-rénale
- Aspect de l'abord vasculaire :
- Cathéter de dialyse
- Fistule artério-veineuse : aspect de la veine, qualité du souffle et du thrill (la fistule doit frémir à la palpation et être audible à l'auscultation)
- Pression artérielle
- Poids
- Température
Rédaction
Rédaction Espacesoignant.com
Référence
- Dictionnaire médical de l’Académie de Médecine [Internet]. Paris: Académie nationale de médecine; 2019. Hémodialyse. [cité 7 août 2019]. Disponible sur: http://dictionnaire.academie-medecine.fr/index.php?q=hemodialyse
Illustration